Kompleksowe podejście do leczenia haluksów
- Haluksy (paluch koślawy) to deformacja stopy wynikająca z genetyki, nieodpowiedniego obuwia i innych czynników.
- Objawy obejmują ból, obrzęk i trudności w chodzeniu, stanowiąc problem medyczny, nie tylko estetyczny.
- Leczenie zachowawcze (domowe sposoby, fizjoterapia, aparaty) ma na celu spowolnienie postępu i złagodzenie dolegliwości.
- Leczenie operacyjne jest rozważane, gdy metody zachowawcze są nieskuteczne, a deformacja jest zaawansowana.
- Kluczowa jest rehabilitacja po zabiegu oraz długoterminowa profilaktyka, aby zapobiec nawrotom.
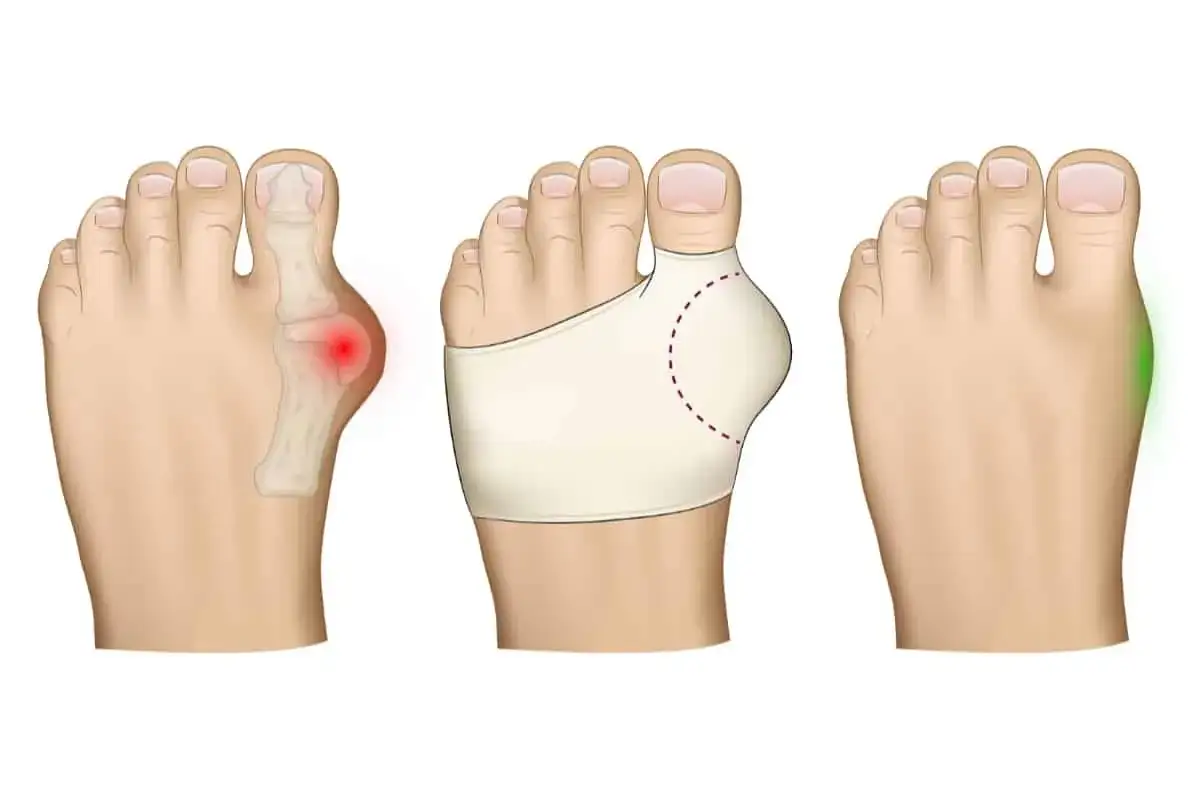
Haluksy to nie tylko problem estetyczny. Skąd się biorą i dlaczego nie wolno ich ignorować?
Paluch koślawy, czyli co? Zrozumienie deformacji krok po kroku
Haluks, medycznie określany jako hallux valgus, to deformacja stopy, która polega na charakterystycznym odchyleniu dużego palca stopy (palucha) w kierunku pozostałych palców. Wraz z tym odchyleniem, często pojawia się także uwypuklenie kości u podstawy palucha, tworząc tzw. „kostkę”. To zniekształcenie nie jest jedynie kwestią estetyczną; stanowi ono problem medyczny, który może prowadzić do dalszych komplikacji i bólu.
Geny, buty, a może styl życia? Główne przyczyny powstawania haluksów
Przyczyny powstawania haluksów są zazwyczaj wieloczynnikowe. Niewątpliwie ważną rolę odgrywają predyspozycje genetyczne jeśli haluksy występowały w Twojej rodzinie, ryzyko ich pojawienia się u Ciebie jest większe. Jednak geny to nie wszystko. Bardzo często do rozwoju tej deformacji przyczynia się noszenie nieodpowiedniego obuwia, zwłaszcza tego z wąskimi noskami i wysokimi obcasami, które nadmiernie obciążają przednią część stopy i wymuszają nienaturalne ułożenie palucha. Płaskostopie, czyli obniżenie łuku stopy, również sprzyja powstawaniu haluksów, ponieważ wpływa na nieprawidłowe rozłożenie nacisku podczas chodzenia. Dodatkowo, niektóre choroby, takie jak reumatoidalne zapalenie stawów, mogą przyspieszać rozwój deformacji.Ból, obrzęk, problemy z chodzeniem kiedy objawy powinny Cię zaniepokoić?
Nie lekceważ sygnałów wysyłanych przez Twoje stopy. Choć haluksy często kojarzone są z niedoskonałościami estetycznymi, ich objawy mogą być znacznie bardziej dokuczliwe. Najczęściej pojawiającym się symptomem jest ból w okolicy stawu palucha, który może nasilać się podczas chodzenia lub po dłuższym staniu. Często towarzyszy mu zaczerwienienie i obrzęk, a także uczucie pieczenia. W bardziej zaawansowanych stadiach haluksy mogą powodować znaczące trudności w doborze obuwia, a nawet problemy z utrzymaniem równowagi podczas poruszania się. Jeśli zauważysz u siebie te symptomy, to znak, że problem wymaga uwagi medycznej.

Pierwsza linia obrony: Co możesz zrobić samodzielnie w domu, by zatrzymać rozwój haluksa?
Wygodne obuwie Twój największy sprzymierzeniec w walce z bólem
Najprostszym i jednocześnie jednym z najskuteczniejszych sposobów na łagodzenie objawów haluksów oraz zapobieganie ich pogłębianiu się jest świadomy wybór obuwia. Postaw na buty z szerokimi noskami, które pozwolą palcom na swobodne ułożenie, bez nadmiernego ucisku. Unikaj szpilek i butów na wysokim obcasie, ponieważ znacząco zwiększają one nacisk na przednią część stopy, co jest niezwykle szkodliwe dla palucha koślawego. Idealne będą buty na płaskiej lub niewysokiej, stabilnej podeszwie, wykonane z miękkich, oddychających materiałów. Pamiętaj, że Twoje stopy zasługują na komfort.Domowe SPA dla stóp: Kąpiele i okłady, które przynoszą ulgę
Gdy czujesz ból i opuchliznę, domowe sposoby mogą przynieść Ci ulgę. Jedną z polecanych metod są ciepłe kąpiele stóp z dodatkiem soli Epsom, czyli siarczanu magnezu. Sól ta znana jest ze swoich właściwości przeciwzapalnych i relaksujących, co może pomóc zmniejszyć obrzęk i złagodzić dolegliwości bólowe. Przygotowanie takiej kąpieli jest proste: wystarczy rozpuścić kilka łyżek soli w misce z ciepłą wodą i moczyć stopy przez około 15-20 minut. Powtarzaj zabieg regularnie, najlepiej wieczorem, aby zapewnić stopom regenerację po całym dniu.
Ćwiczenia, które wzmocnią Twoje stopy proste i skuteczne zestawy do wykonania w domu
Regularne ćwiczenia to klucz do wzmocnienia mięśni stóp i poprawy ich funkcji. Oto kilka prostych ćwiczeń, które możesz wykonywać w zaciszu własnego domu:
- Turlanie piłeczki: Usiądź wygodnie i umieść pod stopą małą piłeczkę (np. tenisową lub do masażu). Delikatnie turlaj ją pod całą powierzchnią stopy, od pięty po palce, przez kilka minut. To ćwiczenie pomaga rozluźnić napięte mięśnie i poprawić krążenie.
- Podnoszenie przedmiotów palcami: Rozsyp na podłodze małe przedmioty, takie jak kulki z papieru, monety lub chrupki. Staraj się podnosić je palcami stóp i przenosić do pojemnika. Ćwiczenie to wzmacnia mięśnie zginacze palców i stopy.
- Rozciąganie palców: Usiądź na krześle, oprzyj stopy o podłogę. Następnie postaraj się unieść paluch jak najwyżej, utrzymując pozostałe palce na ziemi. Przytrzymaj przez kilka sekund i powtórz. Możesz także próbować rozciągać palce na boki.
- Chodzenie na palcach i piętach: Regularne krótkie spacery na palcach, a następnie na piętach, pomagają wzmocnić mięśnie łydki i stopy, co ma pozytywny wpływ na stabilizację stawu skokowego i palucha.
Pamiętaj, aby wykonywać ćwiczenia regularnie, najlepiej codziennie, a efekty zauważysz już po kilku tygodniach.
Aparaty korekcyjne, kliny, separatory przegląd i ocena skuteczności dostępnych rozwiązań
Na rynku dostępnych jest wiele akcesoriów, które mają na celu wsparcie leczenia haluksów. Aparaty korekcyjne, często nazywane szynami, mogą być stosowane na noc lub w ciągu dnia. Ich zadaniem jest delikatne utrzymywanie palucha w prawidłowej pozycji, co może zapobiegać dalszemu pogłębianiu się deformacji. Silikonowe kliny międzypalcowe umieszczane między paluchem a drugim palcem pomagają korygować ustawienie palucha i zmniejszać nacisk. Indywidualnie dopasowane wkładki ortopedyczne, o których więcej powiem później, to kolejny element wspomagający. Choć te rozwiązania mogą przynieść ulgę i spowolnić postęp deformacji, ich skuteczność jest największa w połączeniu z innymi metodami leczenia i profilaktyki, a nie jako samodzielna terapia.
Gdy domowe sposoby nie wystarczą profesjonalne leczenie zachowawcze
Wizyta u specjalisty: Kiedy udać się do ortopedy lub podologa?
Jeśli domowe sposoby i samodzielne ćwiczenia nie przynoszą oczekiwanej ulgi, a ból staje się coraz bardziej dokuczliwy, lub jeśli zauważasz znaczące pogorszenie deformacji, nadszedł czas, aby skonsultować się ze specjalistą. Ortopeda jest lekarzem specjalizującym się w leczeniu schorzeń układu kostno-stawowego, a podolog skupia się na problemach stóp. Wizyta u jednego z nich pozwoli na dokładną diagnozę, ocenę zaawansowania problemu i zaproponowanie najlepszej ścieżki leczenia, która może obejmować profesjonalną fizjoterapię lub inne metody zachowawcze.
Indywidualne wkładki ortopedyczne jak działają i czy warto w nie zainwestować?
Indywidualnie wykonane wkładki ortopedyczne to często kluczowy element leczenia zachowawczego haluksów. Są one projektowane na podstawie dokładnego badania Twojej stopy i jej biomechaniki. Wkładki te pomagają prawidłowo rozłożyć nacisk na całej powierzchni stopy, odciążając bolesny staw palucha. Poprawiają również ogólną biomechanikę chodu, co może zapobiegać dalszemu rozwojowi deformacji i zmniejszać obciążenie innych stawów. Choć inwestycja w indywidualne wkładki może wydawać się znacząca, ich skuteczność w poprawie komfortu życia i spowalnianiu postępu choroby sprawia, że często są one bardzo opłacalnym rozwiązaniem.
Rola fizjoterapii w leczeniu haluksów: Terapia manualna, masaże i kinesiotaping
Fizjoterapia odgrywa nieocenioną rolę we wspomaganiu leczenia haluksów. Doświadczony fizjoterapeuta może zastosować szereg technik, które przyniosą ulgę i poprawią funkcjonowanie stopy. Terapia manualna obejmuje mobilizację stawów i tkanek miękkich, co pomaga przywrócić prawidłowe ruchy i zmniejszyć napięcie. Masaże stóp i podudzi poprawiają krążenie i rozluźniają mięśnie. Szczególnie pomocny może być kinesiotaping, czyli dynamiczne plastrowanie. Specjalnie naklejone taśmy mogą delikatnie korygować ustawienie palucha, wspierać osłabione mięśnie i redukować obrzęki. Fizjoterapeuta dobierze odpowiednie metody do Twoich indywidualnych potrzeb, tworząc spersonalizowany plan terapii.
Operacja haluksów kiedy jest konieczna i co musisz o niej wiedzieć?
Kwalifikacja do zabiegu: Jak lekarz ocenia, czy operacja jest niezbędna?
Decyzja o poddaniu się operacji haluksów nie jest podejmowana pochopnie. Lekarz ortopeda bierze pod uwagę szereg czynników, aby ocenić, czy zabieg jest rzeczywiście konieczny. Głównym kryterium jest stopień zaawansowania deformacji oraz jej wpływ na codzienne funkcjonowanie pacjenta. Operacja jest zazwyczaj rozważana, gdy metody zachowawcze, takie jak fizjoterapia, stosowanie wkładek czy odpowiedniego obuwia, nie przynoszą już wystarczającej ulgi, a ból jest silny i utrudnia codzienne czynności. Ważna jest również ocena stabilności stawu i ogólnego stanu zdrowia pacjenta.
Przegląd metod operacyjnych: Od klasycznych technik po małoinwazyjne (MICA)
Współczesna chirurgia stopy oferuje różnorodne techniki leczenia haluksów, które dopasowuje się do indywidualnego przypadku pacjenta. Do klasycznych metod należą procedury takie jak osteotomia Scarf czy Chevron, które polegają na przecięciu i odpowiednim ustawieniu kości śródstopia. Coraz większą popularność zdobywają jednak metody małoinwazyjne, takie jak technika MICA (Minimal Invasive Chevron Akin). Zabiegi te charakteryzują się mniejszymi nacięciami, co przekłada się na mniejszy uraz tkanek, mniejszy ból pooperacyjny i zazwyczaj szybszy powrót do sprawności. Wybór konkretnej metody zależy od stopnia deformacji i preferencji chirurga.
Operacja na NFZ czy prywatnie? Porównanie kosztów, czasu oczekiwania i standardów
Pacjenci rozważający operację haluksów stają przed wyborem: zabieg w ramach Narodowego Funduszu Zdrowia (NFZ) czy prywatnie. Operacja refundowana przez NFZ jest dostępna, jednak często wiąże się z długim czasem oczekiwania na termin, który może wynosić nawet kilka miesięcy. Prywatne leczenie pozwala na szybsze wykonanie zabiegu, ale wiąże się z kosztami, które za operację jednej stopy mogą wahać się od kilku do kilkunastu tysięcy złotych. Decyzja zależy od indywidualnych priorytetów pacjenta czy ważniejszy jest czas oczekiwania, czy koszty.
Życie po operacji: Jak wygląda rekonwalescencja i powrót do pełnej sprawności?
Okres rekonwalescencji po operacji haluksów jest kluczowy dla osiągnięcia pełnej sprawności i uniknięcia powikłań. Bezpośrednio po zabiegu pacjent zazwyczaj porusza się w specjalnym bucie odciążającym lub z pomocą kul. Kluczową rolę odgrywa odpowiednia rehabilitacja, która rozpoczyna się zazwyczaj kilka dni po operacji. Fizjoterapeuta pomoże w stopniowym przywracaniu ruchomości stopy, wzmacnianiu mięśni i nauce prawidłowego chodu. Powrót do pełnej aktywności, w tym do sportu, może trwać od kilku tygodni do kilku miesięcy, w zależności od rozległości zabiegu i indywidualnych predyspozycji pacjenta.
Lepiej zapobiegać niż leczyć: Jak dbać o stopy, by uniknąć nawrotu problemu?
Długofalowa profilaktyka po wyleczeniu kluczowe nawyki
Po przebytej operacji lub skutecznym leczeniu zachowawczym, niezwykle ważne jest wdrożenie długoterminowych nawyków profilaktycznych, które pomogą zapobiec nawrotowi haluksów. Przede wszystkim, konsekwentnie noś odpowiednie obuwie szerokie, wygodne, z niskim obcasem. Regularnie wykonuj ćwiczenia wzmacniające mięśnie stóp, które pomagają utrzymać ich prawidłową strukturę i funkcję. Utrzymanie prawidłowej masy ciała jest również istotne, ponieważ nadwaga zwiększa obciążenie stóp. Dbanie o stopy powinno stać się Twoim codziennym priorytetem.
Przeczytaj również: Jak uniknąć haluksów? Skuteczne sposoby i profilaktyka
Czy haluksy zawsze wracają? Prawdy i mity o nawrotach deformacji
Istnieje powszechne przekonanie, że haluksy po wyleczeniu lub operacji zawsze wracają. Jest to jednak mit. Choć ryzyko nawrotu deformacji istnieje, zwłaszcza jeśli pacjent zaniedba profilaktykę, nie jest ono regułą. Odpowiednia dbałość o stopy, stosowanie się do zaleceń lekarza i fizjoterapeuty, a także świadomy wybór obuwia mogą znacząco zmniejszyć to ryzyko. Kluczem jest proaktywne podejście do zdrowia stóp i traktowanie ich jako ważnej części całego ciała, która wymaga troski i uwagi przez całe życie.
