Skuteczne metody prostowania haluksów i dbania o zdrowie stóp
- Haluksy to deformacja stopy, często dziedziczna, pogłębiana przez nieodpowiednie obuwie.
- Metody nieoperacyjne, takie jak ćwiczenia, aparaty korekcyjne i fizjoterapia, są skuteczne w początkowych stadiach.
- Wybór obuwia z szerokim przodem i płaskim obcasem jest kluczowy w profilaktyce i leczeniu.
- Operacja jest ostatecznością, gdy metody zachowawcze zawodzą, a deformacja powoduje ból i utrudnia funkcjonowanie.
- Rekonwalescencja po zabiegu wymaga specjalnego obuwia i rehabilitacji, powrót do pełnej aktywności trwa około 3 miesięcy.
- Profilaktyka i regularne ćwiczenia są niezbędne, aby zapobiegać nawrotom haluksów.

Haluks, czyli co? Zrozumienie wroga Twoich stóp
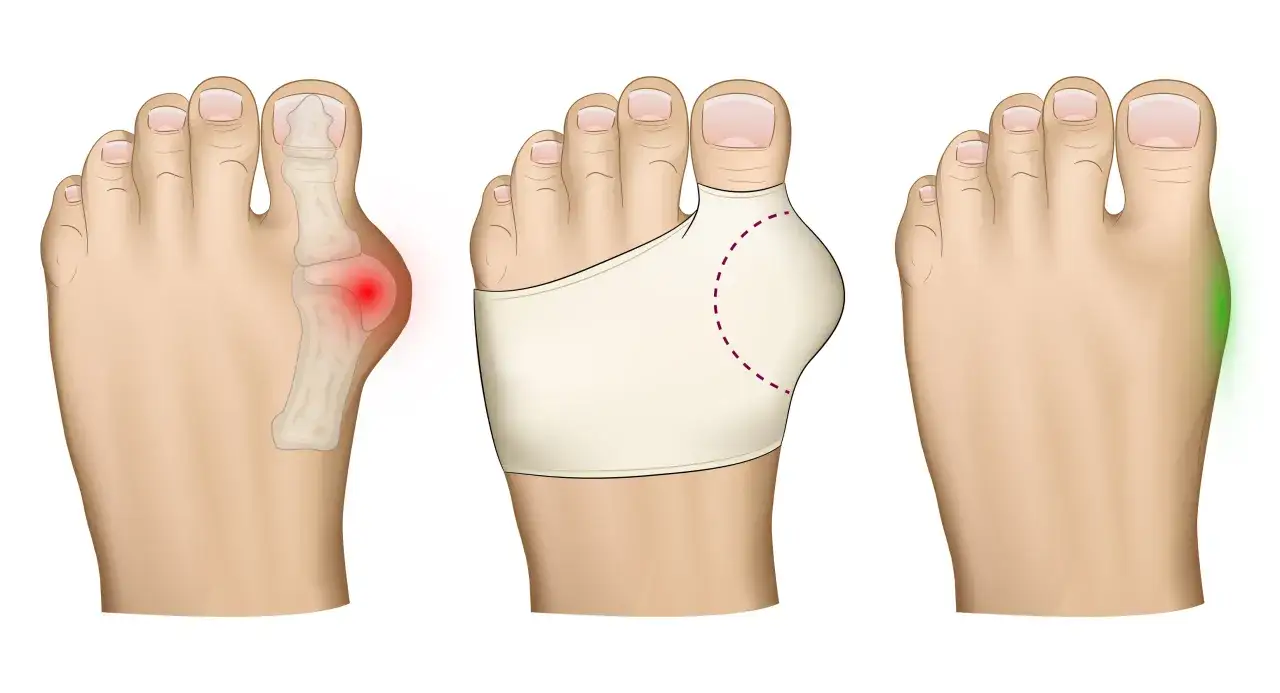
Haluksy, znane również jako paluch koślawy (hallux valgus), to deformacja stopy polegająca na bocznym odchyleniu dużego palca w kierunku pozostałych. Dotyczą one około 2-4% populacji, przy czym znacznie częściej występują u kobiet. Ta przypadłość prowadzi do widocznego zniekształcenia stopy, które nie tylko wpływa na estetykę, ale przede wszystkim na komfort i zdrowie.
Dlaczego właśnie u mnie? Główne przyczyny powstawania palucha koślawego
Zrozumienie przyczyn haluksów jest kluczowe dla skutecznego zapobiegania i leczenia. Jednym z głównych czynników są predyspozycje genetyczne; u około 70% pacjentów problem ma podłoże rodzinne. Nie można jednak zapominać o roli czynników zewnętrznych. Noszenie nieodpowiedniego obuwia, zwłaszcza butów z wąskimi noskami i wysokimi obcasami, znacząco przyczynia się do rozwoju i pogłębiania deformacji. Kolejnym ważnym aspektem jest płaskostopie poprzeczne, które zaburza prawidłowy rozkład nacisku na stopę. Do innych przyczyn zalicza się nadmierną wiotkość stawów oraz niektóre choroby, takie jak reumatoidalne zapalenie stawów, które mogą wpływać na stan tkanki łącznej i struktur kostnych stopy.
Od lekkiego dyskomfortu po silny ból jak rozpoznać pierwsze objawy haluksów?
Pierwsze sygnały ostrzegawcze dotyczące haluksów często bywają bagatelizowane. Zaczyna się zazwyczaj od subtelnego dyskomfortu w okolicy podstawy dużego palca, który może nasilać się pod koniec dnia, zwłaszcza po dłuższym chodzeniu lub noszeniu niewygodnego obuwia. Z czasem pojawia się ból, często opisywany jako pieczenie lub kłucie. W okolicy stawu palucha może wystąpić zaczerwienienie i obrzęk, świadczące o stanie zapalnym. Trudności w dopasowaniu obuwia stają się coraz bardziej odczuwalne, a paluch zaczyna być widocznie odchylony w kierunku pozostałych palców. Wczesne rozpoznanie tych objawów jest niezwykle ważne, ponieważ pozwala na wdrożenie odpowiednich działań, zanim deformacja stanie się zaawansowana.
Czy ignorowanie problemu jest bezpieczne? Potencjalne konsekwencje nieleczonych haluksów
Bagatelizowanie problemu haluksów może prowadzić do szeregu poważnych konsekwencji, które znacząco obniżają jakość życia. Pogłębianie się bólu to tylko jeden z aspektów. Nieleczona deformacja często skutkuje powstawaniem bolesnych odcisków i modzeli, szczególnie w miejscach nadmiernego ucisku. Problemy z prawidłowym chodzeniem stają się coraz bardziej uciążliwe, co może wpływać na postawę całego ciała. Co więcej, haluksy mogą prowadzić do wtórnych deformacji innych palców, takich jak palce młotkowate, co jeszcze bardziej komplikuje sytuację. Brak interwencji medycznej może sprawić, że codzienne funkcjonowanie stanie się wyzwaniem, a aktywność fizyczna niemożliwa.
Czy można wyprostować haluksy bez skalpela? Realne spojrzenie na metody nieoperacyjne
Wielu pacjentów zastanawia się, czy możliwe jest całkowite wyprostowanie haluksów bez konieczności poddawania się zabiegowi chirurgicznemu. Muszę jasno powiedzieć, że metody nieoperacyjne są najskuteczniejsze w początkowych stadiach deformacji oraz w łagodzeniu objawów towarzyszących. Choć całkowite wyprostowanie zaawansowanego haluksa bez operacji jest mało prawdopodobne, odpowiednia terapia zachowawcza może znacząco poprawić komfort życia, spowolnić postęp choroby i zapobiec dalszym komplikacjom. Kluczem jest tutaj cierpliwość, systematyczność i indywidualne podejście do problemu.
Gimnastyka stóp, która przynosi ulgę kluczowe ćwiczenia korekcyjne
Regularne ćwiczenia to jeden z filarów leczenia zachowawczego haluksów. Mają one na celu wzmocnienie mięśni stopy, poprawę jej elastyczności i przywrócenie prawidłowej biomechaniki. Warto włączyć do swojej codziennej rutyny takie ćwiczenia jak: "rozcapierzanie" palców, czyli świadome rozdzielanie i zginanie palców u stóp; turlanie piłeczki tenisowej lub specjalnego masażera pod stopą, co pomaga rozluźnić napięte mięśnie; podnoszenie małych przedmiotów (np. chusteczki, kulek) palcami stóp, co wzmacnia mięśnie zginacze. Zaleca się wykonywanie tych ćwiczeń przez 10-15 minut każdego dnia. Choć nie wyprostują one zaawansowanego haluksa, znacząco poprawiają kondycję stopy i mogą przynieść ulgę w bólu.
Aparaty korekcyjne i separatory na haluksy jak działają i kiedy warto po nie sięgnąć?
Aparaty korekcyjne i separatory to akcesoria, które mogą wspomóc leczenie haluksów, szczególnie w nocy lub podczas odpoczynku. Ich głównym zadaniem jest mechaniczne ustawianie palucha w prawidłowej pozycji, delikatnie korygując jego odchylenie. Stosowanie ich może pomóc spowolnić postęp deformacji i zmniejszyć nacisk na bolesny staw. Należy jednak pamiętać, że nie są one cudownym środkiem i nie są w stanie całkowicie wyprostować zaawansowanego haluksa. Warto rozważyć ich użycie, gdy chcemy zapobiec pogłębianiu się problemu lub gdy zależy nam na złagodzeniu dyskomfortu podczas snu. Zawsze warto skonsultować dobór odpowiedniego aparatu z lekarzem lub fizjoterapeutą.
Moc fizjoterapii: Terapia manualna, kinesiotaping i masaże w walce z bólem
Profesjonalna fizjoterapia odgrywa nieocenioną rolę w leczeniu haluksów, oferując szereg metod łagodzących ból i poprawiających funkcjonowanie stopy. Terapia manualna, wykonywana przez doświadczonego fizjoterapeutę, może pomóc w mobilizacji stawów, rozluźnieniu napiętych mięśni i poprawie krążenia. Kinesiotaping, czyli plastrowanie dynamiczne, polega na aplikacji specjalnych taśm na skórę, które wspomagają prawidłowe ustawienie stawów, odciążają bolesne struktury i redukują obrzęki. Masaże stóp i podudzi pomagają rozluźnić mięśnie, zmniejszyć napięcie i poprawić ukrwienie, co przyczynia się do redukcji stanu zapalnego i dolegliwości bólowych. Te metody, stosowane regularnie, mogą znacząco poprawić komfort życia pacjenta.
Wkładki ortopedyczne i obuwie Twoi sprzymierzeńcy w codziennym funkcjonowaniu
Wybór odpowiedniego obuwia i stosowanie wkładek ortopedycznych to absolutna podstawa w profilaktyce i leczeniu haluksów. Obuwie powinno charakteryzować się szerokim przodem, który nie uciska palców, oraz płaskim obcasem, najlepiej o wysokości nieprzekraczającej 2-3 cm. Ważna jest również elastyczna podeszwa i wykonanie z naturalnych, oddychających materiałów. Wkładki ortopedyczne, dopasowane do indywidualnych potrzeb, mogą wspomóc prawidłowe ułożenie stopy, skorygować jej biomechanikę i odciążyć bolesne miejsca. Pomagają one w równomiernym rozłożeniu nacisku podczas chodzenia, co znacząco zmniejsza ból i zapobiega dalszemu pogłębianiu się deformacji.
Kiedy domowe sposoby to za mało? Profesjonalne leczenie zachowawcze
Czasami, mimo stosowania domowych metod i podstawowych zaleceń, problem haluksów nie ustępuje, a wręcz nasila się. W takich sytuacjach niezbędna staje się konsultacja ze specjalistą i wdrożenie bardziej zaawansowanych form leczenia zachowawczego. To etap, w którym profesjonalna wiedza i doświadczenie lekarza czy fizjoterapeuty stają się kluczowe dla dalszego postępowania i poprawy stanu stóp.
Jak wygląda wizyta u specjalisty podologa lub ortopedy?
Pierwszym krokiem w kierunku profesjonalnego leczenia jest wizyta u specjalisty najczęściej podologa lub ortopedy. Wizyta rozpoczyna się od szczegółowego wywiadu medycznego, podczas którego lekarz pyta o historię choroby, objawy, styl życia i ewentualne wcześniejsze leczenie. Następnie przeprowadzane jest badanie fizykalne stopy, oceniające stopień deformacji, zakres ruchomości stawów, obecność bólu i ewentualnych zmian skórnych. W niektórych przypadkach lekarz może zlecić badania obrazowe, takie jak RTG stopy, które pozwala dokładnie ocenić ustawienie kości i stawów. Na podstawie zebranych informacji specjalista stawia precyzyjną diagnozę i proponuje indywidualny plan leczenia.
Indywidualnie dobrane wkładki ortopedyczne czy to rozwiązanie dla Ciebie?
Gotowe wkładki ortopedyczne dostępne w sklepach często nie są w stanie w pełni sprostać potrzebom osób zmagających się z haluksami. Indywidualnie dobrane wkładki, wykonane na miarę przez specjalistę na podstawie precyzyjnych pomiarów stopy, oferują znacznie większą skuteczność. Są one projektowane tak, aby korygować konkretne wady postawy stopy, takie jak płaskostopie poprzeczne, stabilizować łuk stopy i zapewniać optymalne rozłożenie nacisku. Dzięki temu nie tylko zmniejszają ból, ale także poprawiają biomechanikę chodu i mogą spowolnić postęp deformacji. Proces ich dopasowania zazwyczaj obejmuje komputerowe badanie stóp lub pobranie wycisku.
Zaawansowana fizjoterapia co może zaoferować specjalista?
Fizjoterapeuta dysponuje szerokim wachlarzem zaawansowanych technik terapeutycznych, które mogą być z powodzeniem stosowane w leczeniu haluksów. Oprócz podstawowych metod, takich jak masaż czy kinesiotaping, specjalista może zaproponować terapię punktów spustowych, która pomaga rozluźnić głęboko zlokalizowane napięcia mięśniowe. Mobilizacja stawów pozwala na przywrócenie prawidłowego zakresu ruchu w stawie skokowym i śródstopiu. Ćwiczenia propriocepcji, czyli czucia głębokiego, poprawiają stabilność stopy i równowagę. W niektórych przypadkach stosuje się również elektrostymulację, która wspomaga wzmocnienie osłabionych mięśni. Kompleksowe podejście fizjoterapeutyczne ma na celu przywrócenie pełnej funkcji stopy i zminimalizowanie dolegliwości bólowych.
Operacja haluksa kiedy jest ostatecznością i co musisz o niej wiedzieć?
Kiedy wszystkie metody zachowawcze okazują się nieskuteczne, a ból i deformacja stają się na tyle uciążliwe, że znacząco utrudniają codzienne funkcjonowanie, lekarz może zasugerować leczenie operacyjne. Trzeba jednak podkreślić, że operacja jest ostatecznością. Decyzja o poddaniu się zabiegowi jest zawsze indywidualna i podejmowana po dokładnej konsultacji ze specjalistą, który oceni wszystkie za i przeciw.Kwalifikacja do zabiegu które objawy wskazują na konieczność operacji?
Nie każdy przypadek haluksa wymaga interwencji chirurgicznej. Do operacji kwalifikują się pacjenci, u których występują konkretne objawy i sytuacje. Najczęściej jest to silny, przewlekły ból, który nie ustępuje pomimo stosowania leczenia zachowawczego i znacząco ogranicza codzienne aktywności. Kolejnym wskazaniem jest znaczny stopień deformacji, który uniemożliwia noszenie standardowego obuwia i powoduje trudności w poruszaniu się. Operacja jest również rozważana, gdy na stopie pojawiają się bolesne modzele i odciski, które są bezpośrednim skutkiem nieprawidłowego ustawienia palucha. W niektórych przypadkach konieczność operacji wynika z wtórnych deformacji innych palców, które są konsekwencją zaawansowanego haluksa. Celem zabiegu jest nie tylko poprawa estetyki, ale przede wszystkim przywrócenie prawidłowej funkcji stopy i eliminacja bólu.
Przegląd metod operacyjnych: Od Scarf do małoinwazyjnej MICA
Współczesna chirurgia stopy oferuje różnorodne techniki operacyjne, które są dobierane indywidualnie do stopnia zniekształcenia i potrzeb pacjenta. Jedną z popularnych metod jest osteotomia Chevrona, polegająca na wykonaniu V-kształtnego cięcia kości śródstopia w celu korekcji ustawienia palucha. Inną techniką jest osteotomia Scarf, która wykorzystuje dłuższe cięcie w kształcie litery "Z", co pozwala na precyzyjniejszą korekcję. Coraz większą popularność zdobywają również techniki małoinwazyjne, takie jak MICA (Minimal Invasive Chevron Akin), które charakteryzują się mniejszymi nacięciami skóry, co przekłada się na szybszą rekonwalescencję i mniejsze blizny. Każda z tych metod ma na celu przywrócenie prawidłowego ustawienia kości i stawów stopy.
Operacja na NFZ czy prywatnie? Porównanie kosztów, czasu oczekiwania i procedur
Decydując się na operację haluksa, pacjenci stają przed wyborem: zabieg refundowany przez Narodowy Fundusz Zdrowia (NFZ) czy operacja prywatna. Operacja na NFZ jest bezpłatna dla pacjenta, jednak często wiąże się z długim czasem oczekiwania na zabieg, który może wynosić nawet kilka lat. Procedury mogą być również mniej elastyczne. Z kolei operacja prywatna oferuje znacznie krótszy czas oczekiwania, możliwość wyboru dogodnego terminu oraz często wybór konkretnego chirurga. Należy jednak liczyć się z wyższymi kosztami, które mogą wahać się od kilku do kilkunastu tysięcy złotych, w zależności od kliniki i zastosowanej metody. Wybór zależy od indywidualnych priorytetów pacjenta czasu oczekiwania, budżetu i preferencji dotyczących opieki medycznej.
Życie po operacji jak wygląda rekonwalescencja i powrót do sprawności?
Operacja haluksa to dopiero początek drogi do pełnego odzyskania sprawności. Okres rekonwalescencji jest kluczowy dla sukcesu całego leczenia i wymaga cierpliwości oraz ścisłego przestrzegania zaleceń lekarza i fizjoterapeuty. Zrozumienie tego, co dzieje się po zabiegu, pozwoli lepiej przygotować się na ten etap.Pierwsze dni po zabiegu czego się spodziewać i jak sobie radzić z bólem?
Bezpośrednio po operacji stopa jest zazwyczaj obrzęknięta i odczuwalny jest ból, który jednak jest skutecznie kontrolowany za pomocą przepisanych przez lekarza leków przeciwbólowych. W tym okresie kluczowe jest unieruchomienie stopy oraz jej elewacja, czyli trzymanie jej powyżej poziomu serca, co pomaga zmniejszyć obrzęk. Stosowanie zimnych okładów również przynosi ulgę. Ważne jest, aby w pierwszych dniach po zabiegu jak najwięcej odpoczywać i unikać obciążania operowanej kończyny. Ścisłe stosowanie się do zaleceń lekarza dotyczących higieny rany i przyjmowania leków jest absolutnie niezbędne.
Specjalistyczny but i kule jak długo będą Twoimi towarzyszami?
Po operacji haluksa przez pewien czas niezbędne będzie korzystanie ze specjalistycznego obuwia. But odciążający, zazwyczaj z usztywnioną podeszwą i możliwością regulacji, zapewnia stopie odpowiednie wsparcie i chroni miejsce operowane przed urazami. Wraz z nim często stosuje się kule, które umożliwiają poruszanie się bez obciążania operowanej nogi. Czas noszenia tych pomocy ortopedycznych jest zróżnicowany i zależy od zastosowanej metody operacyjnej oraz indywidualnych postępów pacjenta, zazwyczaj jest to okres od kilku do kilkunastu tygodni. Prawidłowe używanie kul i buta odciążającego jest kluczowe dla bezpiecznego powrotu do samodzielności.
Kluczowa rola rehabilitacji w powrocie do pełnej sprawności
Rehabilitacja jest absolutnie niezbędnym elementem procesu powrotu do zdrowia po operacji haluksa. Bez odpowiednio prowadzonej fizjoterapii ryzyko nawrotu deformacji, wystąpienia powikłań czy niepełnego odzyskania funkcji stopy jest znacznie wyższe. Celem rehabilitacji jest stopniowe przywrócenie pełnego zakresu ruchu w stawie skokowym i palcach, wzmocnienie osłabionych mięśni stopy i podudzia, poprawa propriocepcji (czucia głębokiego), co wpływa na stabilność i równowagę, oraz nauka prawidłowego wzorca chodu. Fizjoterapeuta dobiera ćwiczenia indywidualnie, dostosowując je do etapu rekonwalescencji.
Kiedy będę mógł/mogła znowu biegać i nosić ulubione buty?
Jedno z najczęściej zadawanych pytań dotyczy powrotu do pełnej aktywności fizycznej i możliwości noszenia ulubionego obuwia. Według danych medycznych, całkowity powrót do pełnej aktywności, w tym do uprawiania sportów takich jak bieganie czy taniec, jest zazwyczaj możliwy po około 3 miesiącach od operacji. Powrót do noszenia standardowego obuwia, a zwłaszcza butów na wysokim obcasie, powinien być procesem stopniowym i ostrożnym. Priorytetem przez długi czas po zabiegu pozostaje komfort i zdrowie stopy, a nie estetyka czy moda. Warto słuchać swojego ciała i nie forsować go przedwcześnie.
Profilaktyka to podstawa: Jak zapobiegać nawrotom i dbać o zdrowie stóp?
Niezależnie od tego, czy przeszedłeś/przeszłaś leczenie operacyjne, czy stosujesz metody zachowawcze, kluczowe jest długoterminowe dbanie o zdrowie stóp. Odpowiednia profilaktyka jest najlepszym sposobem na zapobieganie nawrotom haluksów i utrzymanie stóp w dobrej kondycji na lata.
Zasady doboru idealnego obuwia na co dzień
Podstawą profilaktyki jest świadomy wybór obuwia. Idealne buty powinny charakteryzować się szerokim przodem, który nie uciska palców i pozwala im na swobodne ułożenie. Długość buta musi być odpowiednia, zapewniając kilka milimetrów wolnej przestrzeni przed najdłuższym palcem. Podeszwa powinna być elastyczna, umożliwiając naturalny ruch stopy podczas chodu. Obcas powinien być niski, maksymalnie 2-3 cm, stabilny i dobrze wyprofilowany. Najlepszym wyborem są buty wykonane z naturalnych, oddychających materiałów, takich jak skóra. Należy unikać butów z wąskimi noskami, szpilkami oraz butów wykonanych ze sztucznych tworzyw, które ograniczają wentylację.
Przeczytaj również: Operacja haluksa: przewodnik po rekonwalescencji i powrocie do sprawności
Proste nawyki i ćwiczenia, które wzmocnią Twoje stopy na lata
Włączenie prostych nawyków i regularnych ćwiczeń do codziennej rutyny może znacząco wpłynąć na zdrowie Twoich stóp. Pamiętaj o ćwiczeniach wzmacniających i rozciągających, które już poznałeś/poznałaś „rozcapierzanie” palców, turlanie piłeczki, podnoszenie przedmiotów. Dodatkowo, staraj się chodzić boso po bezpiecznych, nierównych powierzchniach, takich jak trawa czy piasek, co naturalnie stymuluje mięśnie stóp. Regularny masaż stóp, samodzielny lub wykonany przez bliską osobę, pomoże rozluźnić napięcia i poprawić krążenie. Pamiętaj, że regularność jest ważniejsza niż intensywność nawet kilka minut dziennie może przynieść znaczące korzyści i pomóc utrzymać stopy w dobrej kondycji przez długie lata.