Operacja haluksa: Kiedy warto rozważyć zabieg i co musisz wiedzieć
- Operacja haluksa jest wskazana przy silnym bólu i postępującej deformacji, gdy leczenie zachowawcze zawodzi.
- Dostępne są metody klasyczne (Chevron, Scarf) i małoinwazyjne (MICA), różniące się techniką i rekonwalescencją.
- Rekonwalescencja trwa kilka miesięcy, wymaga noszenia specjalnego buta i fizjoterapii.
- Koszt prywatnej operacji to od kilku do kilkunastu tysięcy złotych, czas oczekiwania na NFZ może przekraczać rok.
- Leczenie zachowawcze (fizjoterapia, wkładki) spowalnia rozwój, ale nie cofa deformacji kostnych.
Haluks boli przy każdym kroku? Sprawdź, kiedy operacja staje się najlepszym rozwiązaniem
Paluch koślawy, powszechnie znany jako haluks, to nie tylko kwestia estetyczna, ale przede wszystkim schorzenie ortopedyczne, które może znacząco obniżyć jakość życia. Deformacja ta polega na bocznym odchyleniu palucha od osi stopy, często towarzyszy jej narośl kostna po wewnętrznej stronie stawu. Może to prowadzić do szeregu problemów, od bólu po trudności w poruszaniu się. Kiedy leczenie zachowawcze przestaje przynosić ulgę, a deformacja postępuje, operacja staje się często jedynym skutecznym rozwiązaniem. Decyzja o zabiegu powinna być jednak poprzedzona dokładną analizą i konsultacją ze specjalistą.
Czym dokładnie jest paluch koślawy i dlaczego nie jest to tylko problem estetyczny?
Paluch koślawy (łac. hallux valgus) to schorzenie charakteryzujące się nieprawidłowym ustawieniem pierwszej kości śródstopia oraz paliczka bliższego palucha. Prowadzi to do charakterystycznego wykoślawienia palucha na zewnątrz, z jednoczesnym uwypukleniem przyśrodkowej strony stawu, tworząc tzw. „kostkę”. Przyczyny haluksów są złożone i obejmują czynniki genetyczne, biomechaniczne (np. płaskostopie), a także niewłaściwe obuwie. Nieleczony haluks może prowadzić do rozwoju zmian zwyrodnieniowych stawu, zapalenia kaletki, a nawet do deformacji pozostałych palców stopy, co znacząco wpływa na komfort życia i zdolność do wykonywania codziennych czynności.
Sygnały alarmowe, których nie wolno ignorować objawy kwalifikujące do zabiegu
Istnieje kilka kluczowych sygnałów, które powinny skłonić pacjenta do rozważenia leczenia operacyjnego haluksa. Przede wszystkim są to silne dolegliwości bólowe, które nie ustępują pomimo stosowania leczenia zachowawczego, takiego jak fizjoterapia, leki przeciwbólowe czy odpowiednie wkładki. Ból może nasilać się podczas chodzenia, stania czy noszenia obuwia. Kolejnym istotnym wskaźnikiem jest postępująca deformacja stopy, która nie tylko wpływa na estetykę, ale przede wszystkim utrudnia dobór obuwia i powoduje otarcia, odciski oraz zapalenia. Znaczne utrudnienie w chodzeniu, zmiany w sposobie poruszania się, a nawet rozwój innych schorzeń stopy jako konsekwencja haluksa, również mogą być wskazaniem do operacji. Według danych Enel-Med, silny ból i postępująca deformacja to główne czynniki decydujące o kwalifikacji do zabiegu.- Silny, przewlekły ból stopy, nasilający się podczas aktywności.
- Postępująca deformacja palucha i stopy, utrudniająca dobór obuwia.
- Powstawanie stanów zapalnych, otarć i odcisków w okolicy stawu.
- Znaczne ograniczenie mobilności i komfortu chodzenia.
- Rozwój innych schorzeń stopy wtórnych do deformacji.
Jak wygląda wizyta kwalifikacyjna u ortopedy i jakie badania są niezbędne?
Kwalifikacja do operacji haluksa rozpoczyna się od wizyty u specjalisty ortopedy. Lekarz przeprowadzi szczegółowy wywiad, pytając o historię dolegliwości, stosowane dotychczas metody leczenia, ogólny stan zdrowia oraz ewentualne choroby współistniejące. Następnie przeprowadzi badanie fizykalne stopy, oceniając stopień deformacji, zakres ruchomości stawów, obecność bólu i stan skóry. Kluczowym elementem diagnostyki jest badanie obrazowe, najczęściej rentgen (RTG) stopy w projekcjach osiowych i bocznych. Zdjęcia RTG pozwalają dokładnie ocenić kąt deformacji, stan stawu, obecność zmian zwyrodnieniowych oraz zaplanować odpowiednią technikę operacyjną. W niektórych przypadkach lekarz może zlecić dodatkowe badania, takie jak rezonans magnetyczny (MRI) lub tomografia komputerowa (CT), aby uzyskać bardziej szczegółowy obraz struktur stawu.
Operacja haluksa: co realnie zyskujesz, a jakie jest ryzyko? Szczery bilans
Decyzja o poddaniu się operacji haluksa nigdy nie powinna być podejmowana pochopnie. Zrozumienie zarówno potencjalnych korzyści, jak i ryzyka jest kluczowe dla świadomego wyboru. Choć operacja może przynieść znaczną ulgę w bólu i poprawić funkcjonalność stopy, ważne jest, aby być przygotowanym na możliwe komplikacje i realistycznie ocenić szanse na sukces. Poniżej przedstawiam rzetelny bilans tego, co możesz zyskać, a jakie są potencjalne zagrożenia związane z tym zabiegiem.
Obietnica życia bez bólu: kluczowe korzyści i poprawa jakości życia po operacji
Najważniejszą i najbardziej oczekiwaną korzyścią z operacji haluksa jest znacząca redukcja lub całkowite wyeliminowanie bólu. Uwolnienie od przewlekłego dyskomfortu pozwala na powrót do normalnego funkcjonowania. Po udanej operacji pacjenci odzyskują możliwość noszenia standardowego obuwia, co jest ogromną ulgą dla wielu osób, zwłaszcza kobiet. Poprawia się również estetyka stopy, co może pozytywnie wpłynąć na samoocenę i pewność siebie. Co więcej, przywrócenie prawidłowej biomechaniki stopy przekłada się na lepszą mobilność, możliwość powrotu do aktywności fizycznej, a nawet zapobiega powstawaniu wtórnych deformacji i schorzeń w innych częściach ciała, takich jak kolana czy biodra. To wszystko składa się na znaczącą poprawę ogólnej jakości życia.
- Znacząca redukcja lub eliminacja bólu.
- Możliwość noszenia normalnego, wygodnego obuwia.
- Poprawa estetyki stopy i wzrost pewności siebie.
- Powrót do pełnej aktywności fizycznej i sportowej.
- Zapobieganie powstawaniu wtórnych deformacji i problemów z kręgosłupem.
Potencjalne powikłania i ryzyko nawrotu o czym lekarze mówią otwarcie?
Każdy zabieg chirurgiczny wiąże się z pewnym ryzykiem, a operacja haluksa nie jest wyjątkiem. Choć większość pacjentów przechodzi zabieg bez większych problemów, należy być świadomym potencjalnych powikłań. Mogą one obejmować infekcje w miejscu operowanym, problemy z gojeniem się rany, nadmierny obrzęk czy długotrwały ból pooperacyjny. Istnieje również ryzyko powikłań związanych z implantami, jeśli są stosowane mogą one powodować ucisk lub reakcję zapalną. Niestety, nawet po udanej operacji istnieje pewne ryzyko nawrotu deformacji, zwłaszcza jeśli pacjent nie stosuje się do zaleceń pooperacyjnych lub jeśli pierwotna przyczyna haluksa nie została w pełni wyeliminowana. Lekarze zawsze otwarcie informują o tych ryzykach podczas kwalifikacji do zabiegu, aby pacjent mógł podjąć w pełni świadomą decyzję.
Czy wiek pacjenta ma znaczenie? Przeciwwskazania do zabiegu
Wiek sam w sobie zazwyczaj nie jest bezwzględnym przeciwwskazaniem do operacji haluksa, o ile ogólny stan zdrowia pacjenta na to pozwala. Ważniejsza jest kondycja fizyczna i obecność ewentualnych chorób współistniejących. Bezwzględnymi przeciwwskazaniami do zabiegu są przede wszystkim aktywne infekcje w organizmie, które mogłyby prowadzić do powikłań pooperacyjnych. Niewyrównane choroby przewlekłe, takie jak cukrzyca, choroby serca czy zaburzenia krzepnięcia krwi, mogą wymagać szczególnej ostrożności lub wręcz uniemożliwić przeprowadzenie operacji. Również problemy z krążeniem w obrębie stóp czy neuropatia mogą stanowić przeciwwskazanie. W każdym przypadku decyzję o kwalifikacji podejmuje lekarz po dokładnej ocenie stanu zdrowia pacjenta.
- Aktywne infekcje w organizmie.
- Niewyrównane choroby przewlekłe (cukrzyca, choroby serca, nadciśnienie).
- Zaburzenia krzepnięcia krwi.
- Ciężkie problemy z krążeniem obwodowym.
- Neuropatia cukrzycowa lub inna.
Na czym polega nowoczesna operacja haluksa? Przegląd metod, które warto znać
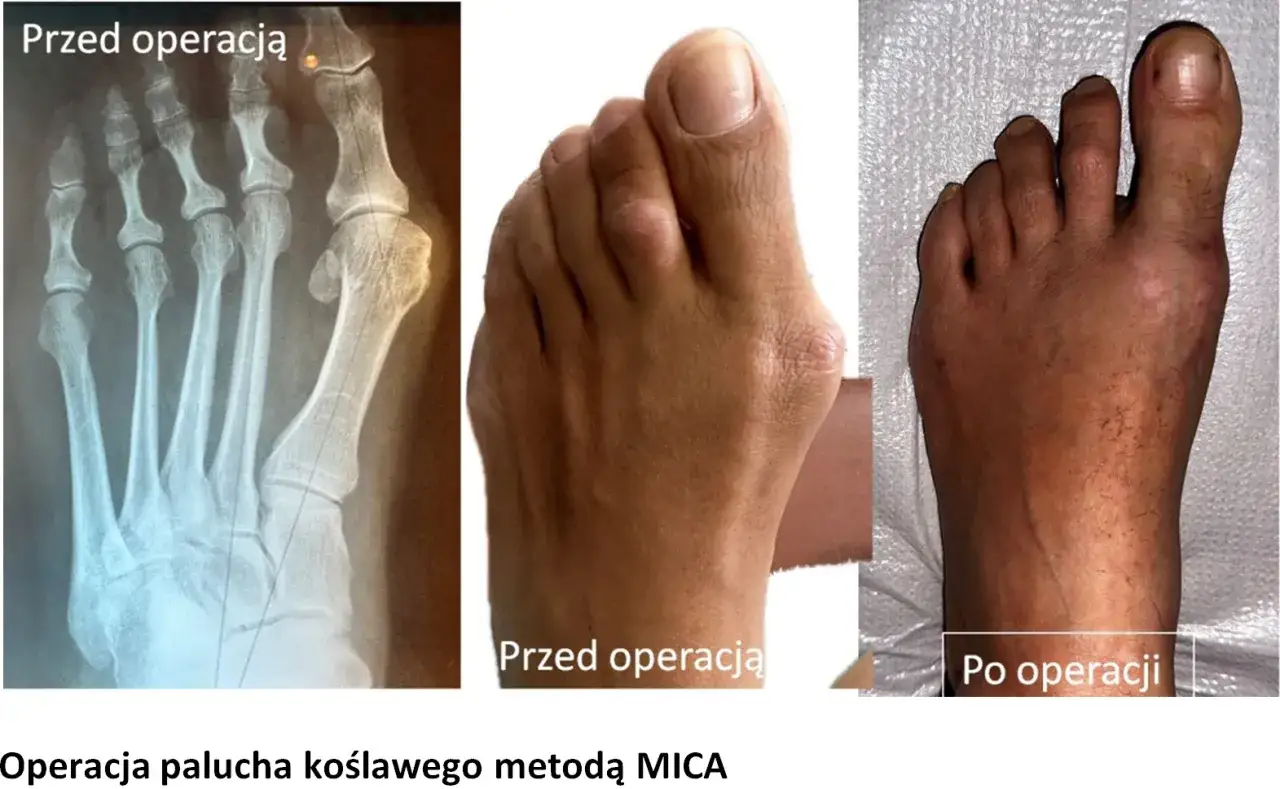
Chirurgia stopy poczyniła ogromne postępy, oferując pacjentom z haluksami coraz bardziej zaawansowane i skuteczne metody leczenia. Wybór odpowiedniej techniki operacyjnej jest kluczowy dla osiągnięcia najlepszych rezultatów i minimalizacji ryzyka powikłań. Współczesna ortopedia dysponuje szerokim wachlarzem procedur, od sprawdzonych metod klasycznych po innowacyjne techniki małoinwazyjne. Przyjrzyjmy się bliżej najczęściej stosowanym rozwiązaniom, ich charakterystyce i temu, dla kogo są one najbardziej odpowiednie.Tradycyjne techniki (Chevron, Scarf) a chirurgia małoinwazyjna (MICA) porównanie
Metody klasyczne, takie jak osteotomia Chevron czy Scarf, polegają na przecięciu kości śródstopia i ustawieniu jej w prawidłowej pozycji, która następnie jest stabilizowana za pomocą śrub lub drutów. Osteotomia Chevron to procedura, w której wykonuje się nacięcie w kształcie litery V, co pozwala na precyzyjną korekcję deformacji. Osteotomia Scarf polega na wykonaniu nacięcia w kształcie litery Z, co daje większą elastyczność w korekcji. Obie te metody są skuteczne, ale wymagają większych nacięć i często dłuższej rekonwalescencji. Z kolei chirurgia małoinwazyjna, znana jako MICA (Minimal Incision Correction Approach), wykorzystuje niewielkie nacięcia (kilkumilimetrowe) i specjalistyczne narzędzia do korekcji deformacji. Metoda ta charakteryzuje się mniejszym urazem tkanek, mniejszym bólem pooperacyjnym i zazwyczaj szybszym powrotem do sprawności, choć może być mniej efektywna w przypadku bardzo zaawansowanych deformacji.
| Metoda | Opis | Zalety | Dla kogo |
|---|---|---|---|
| Osteotomia Chevron | Przecięcie kości śródstopia w kształcie litery V w celu korekcji ustawienia. | Skuteczna korekcja deformacji, stosunkowo krótki czas zabiegu. | Umiarkowane deformacje, pacjenci dobrze tolerujący większe nacięcia. |
| Osteotomia Scarf | Przecięcie kości śródstopia w kształcie litery Z, pozwalające na większą elastyczność korekcji. | Duża precyzja korekcji, możliwość zastosowania przy złożonych deformacjach. | Złożone deformacje, pacjenci wymagający dokładnej korekcji. |
| MICA (Minimal Incision Correction Approach) | Chirurgia małoinwazyjna z wykorzystaniem małych nacięć i specjalistycznych narzędzi. | Małe blizny, mniejszy ból pooperacyjny, szybsza rekonwalescencja. | Wczesne i umiarkowane deformacje, pacjenci preferujący minimalne blizny i szybszy powrót do aktywności. |
Jak przebiega zabieg krok po kroku od znieczulenia po ostatni szew
Typowy zabieg operacyjny haluksa, niezależnie od wybranej metody, rozpoczyna się od podania znieczulenia. Najczęściej stosuje się znieczulenie podpajęczynówkowe, które powoduje czasowe znieczulenie dolnej części ciała, pozwalając pacjentowi pozostać świadomym, ale bez odczuwania bólu w operowanej kończynie. Czasami stosuje się również znieczulenie ogólne. Po znieczuleniu chirurg wykonuje odpowiednie nacięcia na skórze stopy, w zależności od wybranej techniki. Następnie przystępuje do korekcji deformacji może to obejmować przecięcie i repozycjonowanie kości, usunięcie nadmiaru tkanki kostnej czy plastykę tkanek miękkich. Po uzyskaniu prawidłowego ustawienia kości i stawów, implanty (śruby, płytki, druty) są stabilizowane, jeśli są używane. Na koniec rana jest zamykana szwami, a na stopę zakładany jest opatrunek i specjalny but ortopedyczny. Cały zabieg trwa zazwyczaj około godziny.
- Podanie znieczulenia (najczęściej podpajęczynówkowego).
- Wykonanie nacięć skórnych zgodnie z wybraną techniką.
- Korekta deformacji kostnej i plastyka tkanek miękkich.
- Stabilizacja skorygowanej pozycji za pomocą implantów (jeśli są stosowane).
- Zamknięcie rany chirurgicznej szwami.
- Założenie opatrunku i specjalnego buta odciążającego.
Tytanowe śrubki i płytki czy implanty zostają w stopie na zawsze?
Kwestia implantów, takich jak śruby czy płytki, używanych do stabilizacji kości po operacji haluksa, budzi często pytania. W większości przypadków implanty te są wykonane z tytanu lub stopów tytanu, które są biokompatybilne i dobrze tolerowane przez organizm. W zależności od zastosowanej techniki i decyzji chirurga, implanty mogą pozostać w stopie na stałe lub być usunięte po pewnym czasie. Zazwyczaj, jeśli implanty nie powodują dolegliwości, nie są usuwane, ponieważ ich obecność nie przeszkadza w codziennym funkcjonowaniu ani nie stanowi zagrożenia. Usunięcie implantów jest rozważane głównie w przypadku wystąpienia powikłań, takich jak infekcja, reakcja alergiczna lub ucisk na tkanki miękkie. Warto omówić tę kwestię ze swoim lekarzem prowadzącym, aby poznać szczegóły dotyczące konkretnego przypadku.
Prawdziwy plan powrotu do sprawności, czyli rekonwalescencja po operacji haluksa
Operacja haluksa to dopiero początek drogi do odzyskania pełnej sprawności stopy. Okres rekonwalescencji jest równie ważny jak sam zabieg i wymaga od pacjenta cierpliwości, zdyscyplinowania oraz ścisłego przestrzegania zaleceń lekarza i fizjoterapeuty. To właśnie ten etap decyduje o ostatecznym sukcesie leczenia i powrocie do aktywności sprzed choroby. Jak realistycznie wygląda proces powrotu do zdrowia? Od pierwszych dni po zabiegu, przez noszenie specjalistycznego obuwia, aż po pełne odzyskanie mobilności oto, co musisz wiedzieć.
Pierwsze dni po zabiegu: jak radzić sobie z bólem, obrzękiem i poruszać się w bucie ortopedycznym?
Bezpośrednio po operacji kluczowe jest zapewnienie stopie odpowiedniego odpoczynku i ochrony. Należy stosować się do zaleceń dotyczących radzenia sobie z bólem, które mogą obejmować przyjmowanie przepisanych leków przeciwbólowych. Ważne jest również regularne chłodzenie operowanego miejsca, aby zmniejszyć obrzęk i stan zapalny. Noga powinna być uniesiona powyżej poziomu serca, co ułatwia odpływ limfy. Przez pierwsze tygodnie, zazwyczaj około 6, pacjent musi nosić specjalny but odciążający przodostopie. Pozwala on na bezpieczne poruszanie się, minimalizując nacisk na operowaną okolicę i chroniąc ją przed urazami. Poruszanie się w takim bucie wymaga przyzwyczajenia i może być początkowo niekomfortowe, ale jest niezbędne dla prawidłowego gojenia się tkanek i zapobiegania powikłaniom.
- Stosowanie zaleconych leków przeciwbólowych.
- Regularne chłodzenie operowanej stopy.
- Utrzymywanie nogi w pozycji uniesionej (powyżej poziomu serca).
- Noszenie specjalnego buta odciążającego przodostopie przez około 6 tygodni.
- Ograniczenie obciążania operowanej kończyny.
Kiedy odstawisz kule, wrócisz do pracy i założysz normalne buty? Realistyczny harmonogram
Powrót do pełnej sprawności po operacji haluksa to proces stopniowy. Kule, które pomagają odciążyć stopę w pierwszych tygodniach, zazwyczaj można odstawić po około 4-6 tygodniach, w zależności od postępów w gojeniu i zaleceń lekarza. Powrót do pracy zależy od charakteru wykonywanych obowiązków praca siedząca może być możliwa już po 2-4 tygodniach, podczas gdy praca fizyczna wymagająca stania lub chodzenia może wymagać nawet 6-12 tygodni przerwy. Noszenie normalnego obuwia jest zazwyczaj możliwe po zakończeniu okresu noszenia buta ortopedycznego i ustąpieniu obrzęków, czyli po około 6-8 tygodniach, ale często zaleca się jeszcze przez pewien czas noszenie obuwia z szerokim noskiem i dobrym wsparciem. Pełny powrót do aktywności sportowej, zwłaszcza tej obciążającej stopy, następuje zazwyczaj po kilku miesiącach, często po 3-6 miesiącach, a w niektórych przypadkach nawet dłużej.
- Odstawienie kul: zazwyczaj po 4-6 tygodniach.
- Powrót do pracy siedzącej: po 2-4 tygodniach.
- Powrót do pracy fizycznej: po 6-12 tygodniach.
- Noszenie normalnego obuwia: po około 6-8 tygodniach, z uwzględnieniem komfortu.
- Pełny powrót do sportu: po 3-6 miesiącach lub dłużej.
Rola fizjoterapii w odzyskaniu pełnej sprawności stopy kluczowe ćwiczenia i mobilizacja blizny
Fizjoterapia odgrywa nieocenioną rolę w procesie rekonwalescencji po operacji haluksa. Pomaga ona nie tylko w szybkim powrocie do sprawności, ale także zapobiega powstawaniu zrostów, przykurczów i bólu. Fizjoterapeuta dobiera indywidualny program ćwiczeń, który stopniowo zwiększa zakres ruchu w stawie skokowym i paluchu, wzmacnia mięśnie stopy i podudzia, a także poprawia równowagę i propriocepcję (czucie głębokie). Kluczowe ćwiczenia mogą obejmować aktywne i bierne ruchy palucha, ćwiczenia z gumą oporową, chwytanie przedmiotów palcami stóp czy chodzenie po nierównym podłożu. Ważnym elementem rehabilitacji jest również mobilizacja blizny pooperacyjnej. Delikatne masaże i rozciąganie pomagają zapobiec jej zrostom z głębiej położonymi tkankami, co może ograniczać ruchomość i powodować ból. Regularna i prawidłowo prowadzona rehabilitacja jest gwarancją najlepszych efektów leczenia.
Operacja na NFZ czy prywatnie? Analiza kosztów, czasu oczekiwania i standardów w Polsce
Wybór między leczeniem operacyjnym haluksa w ramach Narodowego Funduszu Zdrowia a placówką prywatną to jedna z kluczowych decyzji, przed jaką staje pacjent. Oba rozwiązania mają swoje plusy i minusy, które warto dokładnie rozważyć, biorąc pod uwagę nie tylko koszty, ale także czas oczekiwania, dostępność nowoczesnych metod i standard opieki. Zrozumienie różnic pomoże podjąć decyzję najbardziej odpowiadającą indywidualnym potrzebom i możliwościom.
Ile naprawdę kosztuje prywatna operacja haluksa i co zawiera cena zabiegu?
Koszt prywatnej operacji haluksa w Polsce jest zróżnicowany i zależy od wielu czynników, takich jak lokalizacja kliniki, renoma chirurga, zastosowana metoda operacyjna oraz zakres opieki pooperacyjnej. Zazwyczaj ceny wahają się od kilku do kilkunastu tysięcy złotych. W ramach tej ceny pacjent może spodziewać się kompleksowej usługi, która obejmuje konsultację przedoperacyjną, sam zabieg chirurgiczny wraz ze znieczuleniem, pobyt w klinice (jeśli jest wymagany), materiały medyczne, wizyty kontrolne po zabiegu oraz często sesje fizjoterapii. Warto dokładnie dopytać w wybranej placówce, co dokładnie wchodzi w skład oferowanego pakietu, aby uniknąć nieporozumień i dodatkowych kosztów.
Jak wygląda ścieżka pacjenta w ramach NFZ i jak długo trzeba czekać w kolejce?
Ścieżka pacjenta ubiegającego się o operację haluksa w ramach Narodowego Funduszu Zdrowia jest zazwyczaj dłuższa i bardziej złożona. Proces rozpoczyna się od wizyty u lekarza rodzinnego, który może skierować pacjenta do specjalisty ortopedy. Następnie ortopeda, po przeprowadzeniu badań i ocenie stanu zdrowia, kwalifikuje pacjenta do zabiegu i wpisuje go na listę oczekujących. Czas oczekiwania na operację refundowaną przez NFZ jest niestety często długi i może wynosić od kilku miesięcy do nawet ponad roku, w zależności od regionu kraju i obciążenia danego oddziału chirurgii. Procedura ta wymaga cierpliwości, a pacjent musi być gotowy na potencjalne wydłużenie tego okresu.
- Wizyta u lekarza rodzinnego i skierowanie do ortopedy.
- Konsultacja ortopedyczna i kwalifikacja do zabiegu.
- Wpisanie na listę oczekujących na zabieg refundowany.
- Długi czas oczekiwania, często od kilku miesięcy do ponad roku.
- Konieczność śledzenia postępów na liście oczekujących.
NFZ vs. prywatnie porównanie standardu opieki, dostępnych metod i opieki pooperacyjnej
Porównując leczenie w ramach NFZ i prywatnie, można zauważyć pewne kluczowe różnice. W placówkach prywatnych pacjenci często mają dostęp do szerszego wachlarza nowoczesnych metod operacyjnych, w tym technik małoinwazyjnych, które mogą być niedostępne w ramach refundacji. Czas oczekiwania na zabieg jest zazwyczaj znacznie krótszy, co jest kluczowe dla osób odczuwających silny ból. Standard opieki w prywatnych klinikach bywa wyższy, oferując większy komfort pobytu i indywidualne podejście. Opieka pooperacyjna również może być bardziej rozbudowana, obejmując częstsze kontrole i zintegrowaną rehabilitację. Leczenie na NFZ jest oczywiście bezpłatne, ale wiąże się z dłuższym czasem oczekiwania i potencjalnie ograniczonym wyborem metod. Decyzja zależy od priorytetów pacjenta czy ważniejszy jest czas i dostęp do najnowszych technologii, czy oszczędność finansowa przy akceptacji dłuższego okresu oczekiwania.
| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Czas oczekiwania | Długi (od kilku miesięcy do ponad roku) | Krótki (zazwyczaj kilka tygodni) |
| Dostępne metody | Zazwyczaj metody klasyczne, wybór ograniczony | Szeroki wybór, w tym metody małoinwazyjne i nowoczesne |
| Koszty | Brak bezpośrednich kosztów zabiegu | Od kilku do kilkunastu tysięcy złotych |
| Standard opieki | Podstawowy, często z mniejszym komfortem | Wyższy, większy komfort, indywidualne podejście |
| Opieka pooperacyjna | Standardowa, zależna od placówki | Często bardziej rozbudowana, zintegrowana rehabilitacja |
A może bez skalpela? Skuteczne alternatywy dla operacji, gdy nie jest ona koniecznością
Nie każdy przypadek haluksa wymaga interwencji chirurgicznej. Wiele osób może znaleźć ulgę i spowolnić postęp deformacji dzięki metodom leczenia zachowawczego. Szczególnie we wczesnych stadiach choroby, odpowiednio dobrane terapie nieoperacyjne mogą znacząco poprawić komfort życia i odsunąć w czasie, a czasem nawet wyeliminować potrzebę operacji. Ważne jest jednak, aby realistycznie ocenić możliwości tych metod i zrozumieć, kiedy mogą one być wystarczające, a kiedy stanowią jedynie doraźne rozwiązanie.
Fizjoterapia, wkładki, tejpy co naprawdę działa w leczeniu zachowawczym?
Leczenie zachowawcze haluksów opiera się na kilku filarach. Fizjoterapia odgrywa kluczową rolę, pomagając wzmocnić mięśnie stopy i podudzia, poprawić elastyczność tkanek oraz skorygować nieprawidłowe wzorce ruchowe. Ćwiczenia mogą obejmować mobilizację stawów, rozciąganie mięśni i ścięgien, a także ćwiczenia propriocepcji. Indywidualnie dobrane wkładki ortopedyczne są zaprojektowane tak, aby wspierać łuk stopy, korygować jej ustawienie i odciążać bolesne miejsca, co może znacząco zmniejszyć ból i zapobiegać dalszej deformacji. Separatory międzypalcowe pomagają utrzymać palce w prawidłowej pozycji, zapobiegając ich nachodzeniu na siebie. Zmiana obuwia na szersze, z odpowiednio wyprofilowaną podeszwą i wystarczającą ilością miejsca na palce, jest absolutnie fundamentalna. Czasami stosuje się również kinesiotaping (tejpowanie), który może pomóc w stabilizacji stawów i zmniejszeniu bólu. Choć te metody są skuteczne w łagodzeniu objawów i spowalnianiu postępu choroby, nie są w stanie cofnąć już istniejących zmian kostnych.
- Fizjoterapia (ćwiczenia wzmacniające, rozciągające, poprawiające równowagę).
- Indywidualne wkładki ortopedyczne (wsparcie łuku, korekcja ustawienia).
- Separatory międzypalcowe (utrzymanie prawidłowej pozycji palców).
- Zmiana obuwia na szerokie, wygodne i z dobrym wsparciem.
- Kinesiotaping (stabilizacja, redukcja bólu).
Czy da się zatrzymać postęp deformacji i kiedy leczenie nieoperacyjne to tylko odsuwanie problemu w czasie?
Leczenie zachowawcze jest w stanie skutecznie spowolnić postęp deformacji haluksa, a w niektórych przypadkach nawet go zatrzymać, zwłaszcza gdy zostanie wdrożone we wczesnym stadium choroby. Poprzez odpowiednie ćwiczenia, stabilizację i korekcję biomechaniki stopy, można zmniejszyć nacisk na staw i zapobiec dalszemu pogłębianiu się koślawości. Należy jednak pamiętać, że metody te nie mają zdolności cofania już istniejących zmian kostnych. Jeśli deformacja jest zaawansowana, a ból znaczący, leczenie nieoperacyjne może jedynie łagodzić objawy i odsuwać w czasie konieczność zabiegu chirurgicznego. W takich sytuacjach, gdy leczenie zachowawcze przestaje przynosić wystarczającą ulgę, a jakość życia pacjenta jest nadal obniżona, operacja staje się jedynym skutecznym sposobem na trwałe rozwiązanie problemu.
Jak przygotować się do rozmowy z ortopedą, by podjąć najlepszą dla siebie decyzję?
Podjęcie decyzji o leczeniu operacyjnym haluksa to ważny krok, który wymaga pełnego zrozumienia sytuacji i dostępnych opcji. Kluczem do sukcesu jest dobra komunikacja z lekarzem i świadomość tego, o co pytać. Odpowiednie przygotowanie do wizyty u ortopedy pozwoli Ci zebrać wszystkie niezbędne informacje, rozwiać wątpliwości i podjąć decyzję, która będzie najlepsza dla Twojego zdrowia i komfortu życia. Warto również pamiętać o weryfikacji informacji i opinii innych pacjentów.
Lista kluczowych pytań, które warto zadać lekarzowi przed podjęciem decyzji o operacji
Aby w pełni wykorzystać czas podczas wizyty u ortopedy, warto przygotować listę pytań. Pomoże to upewnić się, że wszystkie istotne kwestie zostaną poruszone. Oto przykładowe pytania, które warto zadać:
- Jaki jest stopień zaawansowania mojej deformacji i jakie są główne przyczyny mojego bólu?
- Czy w moim przypadku leczenie zachowawcze mogłoby być wystarczające? Jakie konkretnie metody poleca Pan/Pani?
- Jakie metody operacyjne są dostępne dla mojego przypadku i jakie są ich zalety i wady?
- Jakie jest prawdopodobieństwo sukcesu operacji i jakie są potencjalne ryzyka oraz powikłania?
- Jak przebiega okres rekonwalescencji po wskazanej metodzie operacyjnej? Jak długo potrwa powrót do pełnej sprawności?
- Czy po operacji będę potrzebować fizjoterapii? Jakie są jej koszty i gdzie mogę ją wykonać?
- Jakie są koszty operacji w przypadku wyboru leczenia prywatnego? Co dokładnie zawiera cena?
- Czy istnieją jakieś przeciwwskazania do operacji w moim przypadku?
- Jakie są szanse na nawrót deformacji po operacji?
Przeczytaj również: Jak uniknąć haluksów? Skuteczne sposoby i profilaktyka
Opinie innych pacjentów gdzie szukać wiarygodnych relacji i jak je interpretować?
Opinie innych pacjentów mogą być cennym źródłem informacji, ale należy podchodzić do nich z pewną rezerwą i krytycyzmem. Najlepiej szukać ich na sprawdzonych forach internetowych poświęconych zdrowiu, stronach klinik medycznych (choć te mogą być selektywnie publikowane) lub grupach w mediach społecznościowych. Interpretując opinie, warto zwrócić uwagę na kilka czynników: czy pacjent opisuje podobny problem (stopień deformacji, objawy), czy jego doświadczenia są spójne z informacjami udzielanymi przez lekarzy, a także czy opinia jest szczegółowa i rzeczowa, a nie emocjonalna. Pamiętaj, że każdy przypadek jest indywidualny, a doświadczenia jednej osoby nie muszą przekładać się na Twoje. Najważniejsze jest jednak, aby opinie innych pacjentów stanowiły uzupełnienie, a nie zastępstwo dla profesjonalnej porady medycznej uzyskanej od lekarza specjalisty.
