Paluch koślawy, powszechnie znany jako haluks, to problem, który dotyka coraz więcej osób, znacząco wpływając na komfort codziennego życia. Zrozumienie pełnego spektrum dostępnych metod leczenia, od prostych domowych sposobów po zaawansowane procedury chirurgiczne, jest kluczowe do podjęcia świadomej decyzji o najlepszej ścieżce powrotu do zdrowia i aktywności.
Leczenie haluksów: od profilaktyki po operację, kompleksowy przewodnik
- Leczenie zachowawcze (zmiana obuwia, wkładki, ćwiczenia) jest skuteczne w początkowych stadiach deformacji palucha koślawego.
- Fizjoterapia i domowe sposoby mogą pomóc w łagodzeniu bólu i wzmocnieniu stopy.
- Leczenie operacyjne jest zalecane przy zaawansowanych haluksach, gdy metody zachowawcze zawodzą.
- Popularne metody operacyjne to osteotomie (np. Chevron, Scarf) oraz techniki małoinwazyjne (MICA).
- Operacja na NFZ wiąże się z długim czasem oczekiwania, średnio 371 dni w Polsce.
- Rekonwalescencja po zabiegu wymaga odciążania stopy, buta pooperacyjnego i intensywnej rehabilitacji, trwającej od 3 do 6 miesięcy.
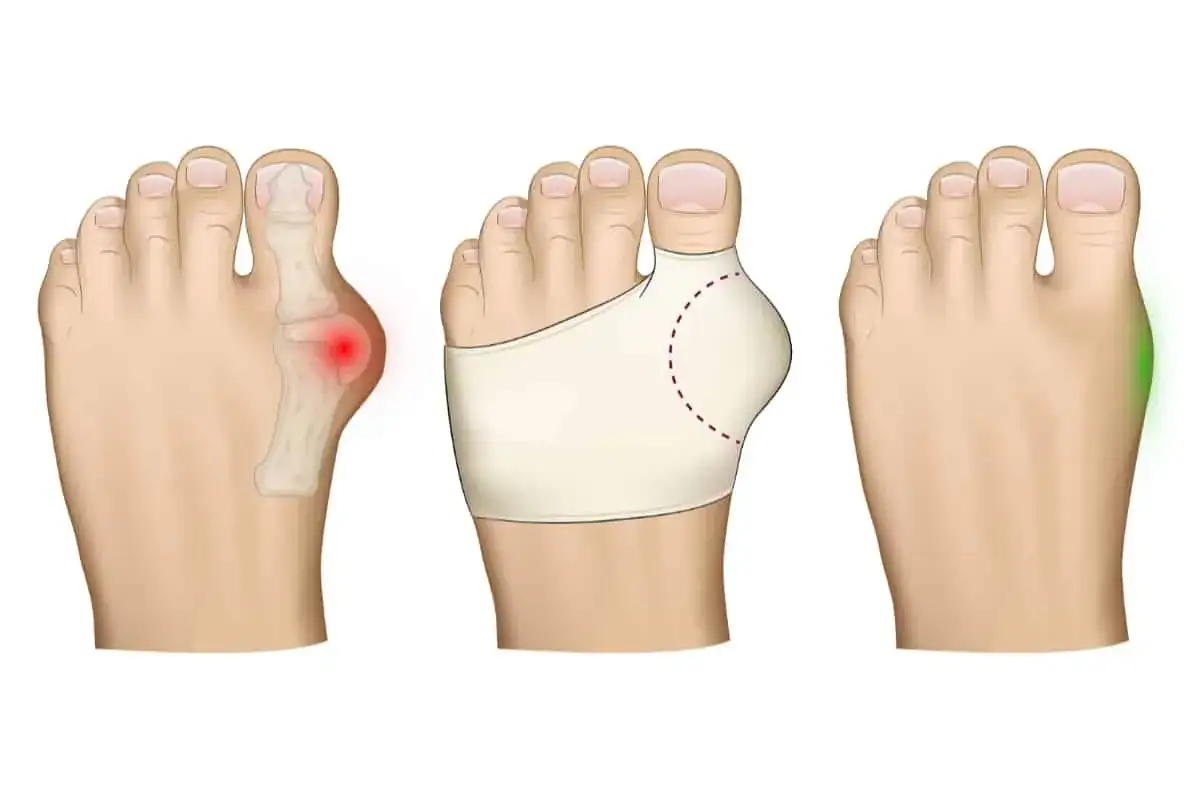
Haluks to nie tylko defekt kosmetyczny dlaczego jego leczenie jest kluczowe dla zdrowia?
Haluks, czyli paluch koślawy, to deformacja stopy polegająca na stopniowym odchyleniu palucha w kierunku pozostałych palców, któremu towarzyszy uwypuklenie głowy pierwszej kości śródstopia. Jest to schorzenie postępujące, które niestety częściej dotyka kobiety. Choć często bagatelizowany jako problem estetyczny, haluks może prowadzić do poważnych konsekwencji zdrowotnych i znacząco obniżyć jakość życia.
Nie wolno ignorować sygnałów, które wysyła nam organizm. Ból, zwłaszcza podczas chodzenia i noszenia obuwia, stany zapalne, obrzęki, trudności ze znalezieniem odpowiednich butów, a także pojawiające się modzele, otarcia czy ograniczenie ruchomości palucha to wszystko są alarmujące objawy postępującej deformacji. Ich pojawienie się jest wyraźnym sygnałem, że konieczne jest podjęcie konkretnych działań.
Rozwój haluksów jest zazwyczaj wynikiem złożonej interakcji kilku czynników. Niewątpliwie istotną rolę odgrywają predyspozycje genetyczne, ale równie ważny jest styl życia. Noszenie nieodpowiedniego obuwia na wysokim obcasie i z wąskimi noskami znacząco przyczynia się do powstawania i pogłębiania deformacji. Do innych przyczyn zaliczamy płaskostopie (zarówno poprzeczne, jak i podłużne), nadwagę, która dodatkowo obciąża stopy, oraz osłabienie mięśni stopy, które tracą zdolność do utrzymania jej prawidłowej struktury.
Zanim zdecydujesz się na skalpel: skuteczne metody leczenia haluksów bez operacji
Wybór odpowiedniego obuwia to fundament leczenia zachowawczego haluksów. Powinniśmy wybierać buty z szerokim noskiem, które nie uciskają palców, oraz na niskim obcasie. Należy bezwzględnie unikać obuwia, które powoduje nadmierny nacisk na przodostopie, a więc szpilek i butów z wąskimi czubkami. To prosty, ale niezwykle skuteczny krok w kierunku poprawy komfortu i hamowania postępu deformacji.
Wsparcie dla stopy można uzyskać dzięki specjalistycznym akcesoriom. Indywidualnie dobrane wkładki ortopedyczne, zwłaszcza te metatarsalne, pomagają w prawidłowym rozłożeniu obciążenia na całej stopie. Aparaty korekcyjne oraz separatory międzypalcowe odgrywają kluczową rolę w utrzymaniu prawidłowego ustawienia palucha i zapobieganiu jego dalszemu odchyleniu. Te niewielkie, ale znaczące elementy mogą znacząco wpłynąć na spowolnienie postępu choroby.
Fizjoterapia i regularne ćwiczenia w domu to potężne narzędzia w walce z haluksami. Proste ćwiczenia, takie jak "rozcapierzanie" palców, próby chwytania przedmiotów stopą czy turlanie piłeczki pod stopą, pomagają wzmocnić osłabione mięśnie stopy, co może skutecznie hamować postęp deformacji. Fizjoterapia to jednak znacznie więcej obejmuje terapię manualną, kinesiotaping, a także zabiegi fizykalne, takie jak fala uderzeniowa, laseroterapia czy pole magnetyczne, które pomagają zredukować ból i stany zapalne.
Warto również pamiętać o domowych sposobach, które mogą przynieść ulgę w bólu. Kąpiele stóp z dodatkiem soli o właściwościach przeciwzapalnych mogą działać kojąco, a stosowanie dostępnych bez recepty maści przeciwbólowych przyniesie tymczasowe złagodzenie dolegliwości. Należy jednak pamiętać, że te metody skupiają się głównie na łagodzeniu objawów, a nie na leczeniu przyczyny samego schorzenia.

Kiedy operacja staje się koniecznością? Kompleksowy przewodnik po leczeniu chirurgicznym
Decyzja o poddaniu się operacji haluksa zapada zazwyczaj wtedy, gdy wszystkie metody zachowawcze okazują się nieskuteczne, a deformacja jest już w zaawansowanym stadium. Według danych Świat Przychodni, jest to konieczne, gdy mamy do czynienia ze stopniem C i D według skali Manchester. Jeśli ból i zniekształcenie znacząco utrudniają codzienne funkcjonowanie, a jakość życia spada, leczenie chirurgiczne staje się często jedynym skutecznym rozwiązaniem.
Istnieje wiele technik operacyjnych, ale do najczęściej stosowanych należą osteotomie. Metody takie jak Chevron czy Scarf polegają na precyzyjnym przecięciu kości śródstopia i ponownym ustawieniu jej w prawidłowej pozycji, a następnie stabilizacji za pomocą śrub lub płytek. Coraz większą popularność zdobywają również nowoczesne techniki małoinwazyjne, takie jak MICA (Minimally Invasive Chevron-Akin). Charakteryzują się one mniejszymi nacięciami, co przekłada się na krótszy okres rekonwalescencji i mniejsze blizny.
Proces kwalifikacji do zabiegu jest zazwyczaj standardowy. Wymaga uzyskania skierowania od lekarza rodzinnego do specjalisty ortopedy, który przeprowadzi szczegółową ocenę stanu stopy. Zazwyczaj obejmuje to wykonanie badań obrazowych, takich jak RTG stopy, badania laboratoryjne krwi, a także konsultację z anestezjologiem, który oceni ryzyko związane ze znieczuleniem.
W Polsce operacja haluksa jest refundowana przez Narodowy Fundusz Zdrowia (NFZ). Niestety, wiąże się to z długim czasem oczekiwania, który średnio wynosi 371 dni. Leczenie prywatne oferuje znacznie krótszy czas oczekiwania na zabieg, ale oczywiście wiąże się z dodatkowymi kosztami. Procedury medyczne są podobne, jednak dostępność terminów i komfort pacjenta często znacząco się różnią w zależności od wybranej formy leczenia.

Nowe życie bez bólu: jak wygląda powrót do sprawności po operacji haluksa?
Pierwsze tygodnie po operacji haluksa wymagają szczególnej troski i przestrzegania zaleceń lekarza. Kluczowe jest odciążenie operowanej stopy, co zazwyczaj osiąga się poprzez stosowanie specjalnego buta pooperacyjnego i kul ortopedycznych. Ten etap trwa zazwyczaj około 6 tygodni. Należy bezwzględnie unikać obciążania stopy i dbać o higienę rany, aby zapobiec infekcjom i wspomóc prawidłowe gojenie.
Rehabilitacja odgrywa nieocenioną rolę w procesie odzyskiwania pełnej sprawności po zabiegu. Zazwyczaj rozpoczyna się ona po zdjęciu szwów i ma na celu przywrócenie pełnej ruchomości stawów, wzmocnienie mięśni stopy i łydki, a także redukcję ewentualnych obrzęków i bólu. Regularne ćwiczenia pod okiem doświadczonego fizjoterapeuty są absolutnie kluczowe dla osiągnięcia sukcesu terapeutycznego i powrotu do pełnej aktywności.
Całkowity powrót do sprawności, w tym do uprawiania sportu, jest procesem indywidualnym i zazwyczaj trwa od 3 do 6 miesięcy. Czas ten może się różnić w zależności od tempa gojenia się tkanki i zaangażowania pacjenta w proces rehabilitacji. Powrót do pracy jest możliwy wcześniej, ale zależy to od charakteru wykonywanych obowiązków w przypadku pracy siedzącej może nastąpić szybciej niż w przypadku pracy fizycznej.
Jak zapobiegać nawrotom? Długoterminowa strategia dla zdrowych stóp
Chociaż operacja haluksa jest zazwyczaj bardzo skuteczna, istnieje niewielkie ryzyko nawrotu deformacji. Aby zminimalizować to ryzyko, kluczowe jest wyeliminowanie czynników, które przyczyniły się do powstania haluksa. Należy kontynuować noszenie odpowiedniego obuwia, regularnie wykonywać ćwiczenia wzmacniające mięśnie stopy i poddawać się okresowym kontrolom u ortopedy, aby wcześnie wykryć ewentualne niepokojące zmiany.
Wprowadzenie prostych nawyków do codziennej rutyny może znacząco przyczynić się do ochrony naszych stóp. Podstawą jest wybór obuwia z szerokim noskiem i na niskim obcasie, które nie uciska i nie deformuje stopy. Regularne ćwiczenia stóp pomagają utrzymać ich siłę i elastyczność. Utrzymywanie prawidłowej masy ciała odciąża stopy, a w razie potrzeby stosowanie wkładek ortopedycznych może zapewnić dodatkowe wsparcie. Pamiętajmy, że zdrowe stopy to podstawa naszej mobilności i komfortu życia.
